Il servizio sanitario regionale (SSR) del Molise è in piano di rientro del disavanzo dal 27 marzo 2007, quando presidente di regione era il dottor Michele Iorio; poiché gli impegni assunti nel piano non sono stati rispettati, il 24 luglio 2009 Iorio è stato nominato commissario ad acta per il rientro del disavanzo, carica che ha conservato fino alla scadenza del mandato da presidente della regione, affiancato dal 7 giugno 2012 dal co-commissario dottor Filippo Basso, dirigente del Ministero della salute. Dal 21 marzo 2013 all’8 maggio 2018 è succeduto nella carica di commissario il nuovo presidente regionale, arch. Paolo di Laura Frattura. Il dottor Donato Toma, successore di Frattura nella presidenza del Molise, si attendeva di subentrare anche nella carica di commissario del SSR; invece, il 7 dicembre 2018 il Consiglio dei ministri ha nominato commissario il dottor Angelo Giustini, generale medico a riposo della Guardia di Finanza. Questi – dopo 28 mesi in permanente contrasto con Toma – si è dimesso il 9 marzo 2021. Il 31 marzo 2021 gli è subentrata la “governativa” dott.ssa Flori Degrassi, che si è dimessa a sua volta il 31 luglio 2021, dopo appena quattro mesi. Il 5 agosto 2021 il Consiglio dei ministri ha nominato commissario Toma, che così ha coronato le sue aspettative. I 14 anni trascorsi sono la cronaca di una débâcle non solo economica, ma specialmente dei servizi erogati ai cittadini.
Esaminiamo prima l’aspetto economico (gra. 1). Qualche progresso è sembrato avvenire nel 2011, in cui il divario tra la spesa ed il finanziamento si è ridotto a 35 milioni, come conseguenza della contemporanea riduzione della spesa e dell’incremento del finanziamento. Dal 2011 al 2015 il finanziamento si è stabilizzato, mentre la spesa è prima cresciuta, raggiungendo il picco nel 2013, ed è poi ridiscesa, riportandosi nel 2015 al livello del 2011. L’anomalo picco di spesa del 2013, anno in cui Frattura è diventato presidente e commissario, è probabilmente dovuto ad una “pulizia” contabile, piuttosto che a fenomeni avvenuti nell’esercizio. Dal 2014 al 2018 la spesa si è stabilizzata intorno ai 650 milioni, facendo pensare nel 2016 e nel 2017 ad un riequilibrio a portata di mano (divario 11 milioni), merito però dell’incremento del finanziamento effettivo; nel 2018 (fine del mandato Frattura a maggio) il divario è risalito a 26 milioni (riduzione di 19 milioni del finanziamento effettivo e di 4 milioni della spesa). In conclusione la gestione Frattura non ha realizzato alcun risanamento economico del SSR, nonostante l’adozione di tagli pesanti agli investimenti ed al personale, in particolare a quello medico, che hanno prodotto l’attuale grave disarticolazione organizzativa del sistema.
Gra. 1 – Finanziamento effettivo e spesa di conto economico del SSR del Molise 2007-2019 in €Mln correnti
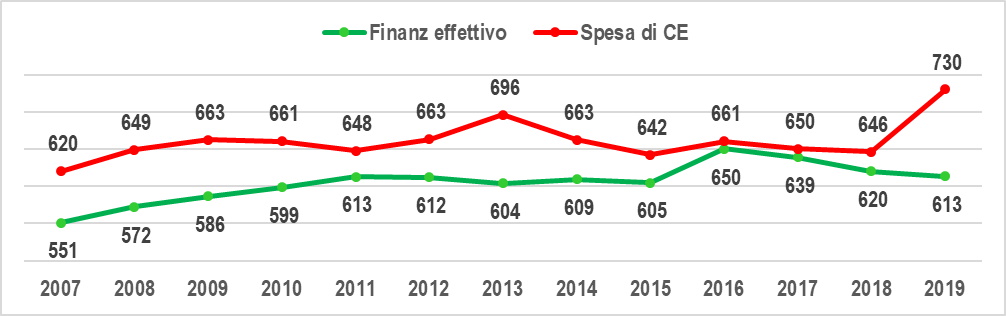
Il 2019 – con il commissariamento affidato al “forestiero” Giustini e non al nuovo presidente della Giunta regionale Toma – appare come un anno singolare, ancora di più del 2013, con la spesa che schizza a 730 milioni ed il divario tra la spesa ed il finanziamento che sale addirittura a 117 milioni. Il bilancio consolidato 2019 del SSR è stato approvato soltanto l’11 marzo 2021 (decreto commissario ad acta n. 35), perché commissario, Tavolo tecnico e strutture ministeriali hanno contestato l’iscrizione agli accantonamenti per rischi (che rientrano tra i costi operativi) di 39,6 milioni a copertura di penali ed interessi afferenti al mancato pagamento di uno “storico” debito con l’INPS di 47,2 milioni, che però riguarda la Regione Molise, non il SSR. Più in generale, gli accantonamenti per rischi sono cresciuti di 60,1 milioni rispetto al 2018; inoltre, il saldo dei proventi ed oneri straordinari, che nel 2018 era stato positivo per 18,9 milioni, nel 2019 è diventato negativo per 8,4 milioni, peggiorando così i conti di ulteriori 27,3 milioni rispetto al 2018. Senza queste contabilizzazioni particolari, la spesa di CE 2019 sarebbe stata di 643 milioni, praticamente la stessa del 2018.
Le norme nazionali per il risanamento dei SSR hanno un vizio d’origine: esse sono centrate sul recupero dell’equilibrio economico, mentre i servizi sanitari ai cittadini sono relegati in secondo piano, limitatamente alla salvaguardia dei cosiddetti livelli essenziali di assistenza (LEA). Il paradigma andrebbe invece ribaltato, ponendo al primo posto le esigenze sanitarie e subordinando ad esse gli equilibri economici, pur consapevoli dell’importanza di una gestione efficiente ed appropriata, che valorizzi gli investimenti nella salute e non alimenti gli sprechi. Peraltro è incerta la precisione estimativa dei LEA. Fino al 2019 sono stati calcolati attraverso una “griglia” di 33 indicatori, che per raggiungere la sufficienza dovevano totalizzare 160 punti. Per migliorarne la capacità estimativa; dal 2020 sono in vigore i nuovi LEA, basati su una griglia più articolata, con punteggi in centesimi, dove 60/100 indica la sufficienza, su tre aree: prevenzione, distrettuale, ospedaliera.
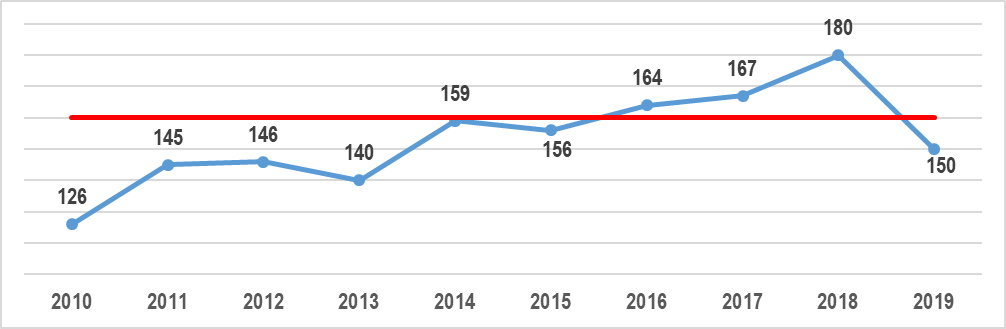
Se il risanamento economico è mancato, in Molise non è migliorata l’offerta dei servizi sanitari, anzi essa è drammaticamente peggiorata, nonostante che i punteggi LEA dal 2010 al 2018 abbiano segnato un tendenziale miglioramento, con il superamento della soglia dei 160 punti nel 2016, il raggiungimento nel 2018 del punteggio di 180, seguito dal crollo a 150 punti nel 2019, conseguente – a mio avviso – alla confusione organizzativa ed operativa generata dal conflitto tra il commissario ad acta “forestiero” ed il presidente regionale (gra. 2).
Gra. 2 – Punteggi LEA del SSR del Molise dal 2010 al 2019
Più che gli indici LEA, di dubbia validità, la tendenza reale, quantomeno dei servizi ospedalieri (ordinari, diurni, riabilitativi e di lungodegenza), è efficacemente indicata dall’indice di mobilità passiva o indice di fuga, che fornisce la percentuale dei ricoveri di molisani fuori regione sul totale dei ricoveri. Dal 2013 al 2019 si è verificato un incremento costante dell’indice di fuga dal 23,0% al 29,6%, valori che sono i più alti in assoluto fra tutte le regioni, a fronte di una media nazionale che ha oscillato tra l’8,0% e l’8,8% (gra. 3).
Gra. 3 – Mobilità ospedaliera attiva e passiva del Molise 2013-2019
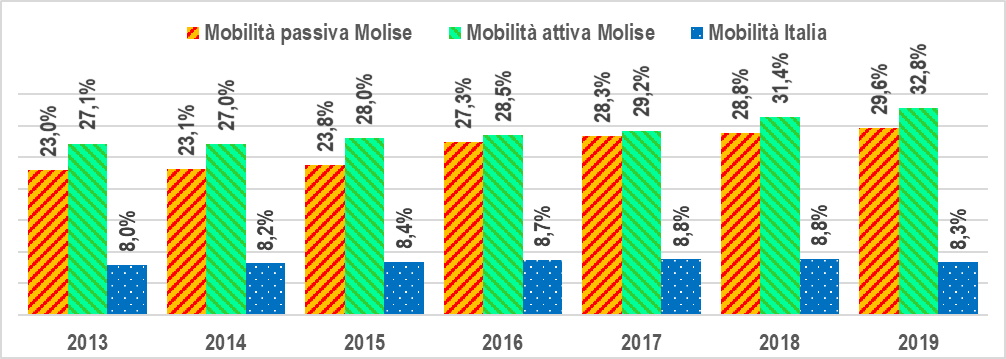
C’è chi sostiene che la mobilità passiva sia più che “compensata” da quella attiva, nella quale il Molise è nuovamente in testa alla classifica nazionale, con un tasso di attrazione che dal 27,1% del 2013 è salito nel 2019 al 32,8%. Questa argomentazione è viziata da un’illusione ottica: si confondono i servizi con il fatturato. Dal lato dei servizi, i 12.888 molisani che nel 2019 hanno ottenuto assistenza ospedaliera fuori regione non sono “compensati” dai 14.957 non molisani ricoverati in regione; gli uni e gli altri avrebbero evitato volentieri i disagi ed i costi indiretti di un ricovero fuori dalla loro regione di residenza. Quanto all’aspetto economico, nel 2019 la mobilità attiva interregionale per tutti i tipi di servizi sanitari (non solo per i ricoveri) ha generato in Molise ricavi per 96,4 milioni, quella passiva costi per 76,2 milioni, con un saldo attivo di 20,2 milioni; tuttavia, il 93,3% dei ricavi da mobilità attiva (89,9 milioni) è andato alle strutture private accreditate, mentre il 100% dei costi della mobilità passiva è ricaduto direttamente sul SSR del Molise, che a conti fatti ha registrato una riduzione dei ricavi diretti da mobilità di 69,7 milioni (76,2 milioni di passiva meno 6,5 milioni di attiva diretta).
Il peggioramento dell’offerta sanitaria in Molise si è accompagnato al taglio delle strutture e del personale, operato per conseguire un equilibrio economico che non c’è stato e che anzi tende a peggiorare proprio a causa di interventi dissennati, che hanno ulteriormente disfunzionato il sistema.
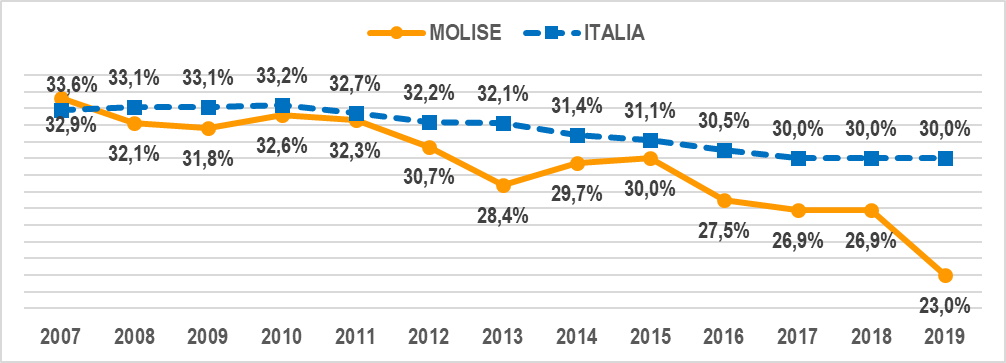
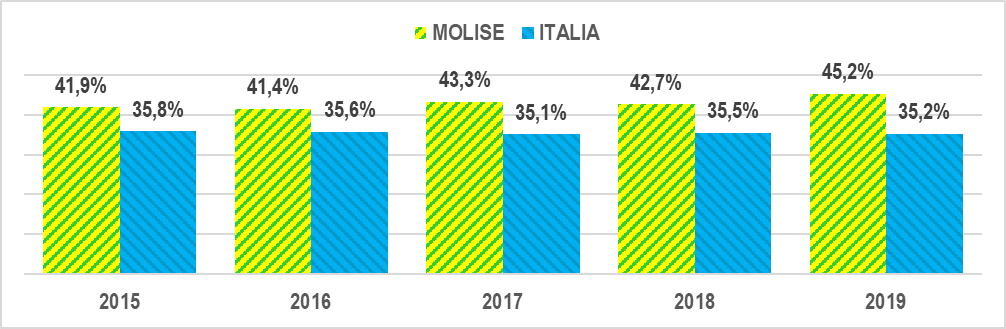
Dal 2007 al 2019 a livello nazionale l’incidenza della spesa per il personale sul totale della spesa del servizio sanitario è scesa dal 33,6% del 2007 al 30,0% del 2019; questo fenomeno in Molise ha assunto dimensioni pesanti nel 2013 e poi a partire dal 2016, giungendo nel 2019 al 23,0% (gra. 4).
Gra. 4 – Incidenza della spesa per il personale sul totale della spesa sanitaria in Italia e in Molise 2007-2019
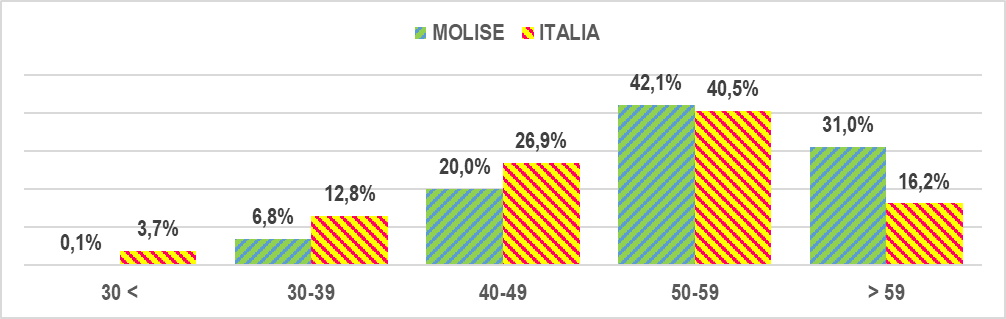
Tra tutti i SSR quello del Molise “vanta” il personale più anziano: nel 2019 i dipendenti con 50 e più anni di età hanno raggiunto il 73,1%, contro il 56,7% medio nazionale (gra. 5).
Gra. 5 – Quota dipendenti del servizio sanitario 2019 per classe d’età Molise e Italia
Oltre alla riduzione numerica ed all’invecchiamento del personale, da anni l’ASReM, piuttosto che tenere i concorsi per la nomina dei primari, preferisce affidare la gestione dei reparti “temporaneamente” a dei facenti funzione. Il mancato riconoscimento dello status di primario indebolisce il facente funzione verso i suoi collaboratori ed ancor più verso i superiori gerarchici, che possono sostituirlo ad nutum. La carenza di personale ha portato ad un crescente ricorso alle “prestazioni aggiuntive” (straordinari), che hanno generato stanchezza e sfiducia negli operatori sanitari, oltre che sovracosti. Non è un caso se il SSR del Molise, che ora vorrebbe incrementare i medici disponibili, ha indetto numerosi concorsi che sono andati deserti.
Oltre ai tagli dissennati al personale ed alle strutture, quali fattori hanno concorso alla débâcle del SSR del Molise?
Dal lato del finanziamento derivante dal riparto del cosiddetto fondo indistinto, che in media nazionale rappresenta circa il 95% del finanziamento effettivo dei SSR, il Molise ottiene una quota inferiore a quella che gli competerebbe. Il meccanismo attuale suddivide il fondo indistinto in base alla popolazione residente “pesata” di ciascuna regione, dove i fattori di pesatura sono «frequenza dei consumi sanitari per età e per sesso, tassi di mortalità della popolazione, indicatori relativi a particolari situazioni territoriali ritenuti utili al fine di definire i bisogni sanitari delle regioni ed indicatori epidemiologici territoriali.» (L 662/1996, art. 1, comma 34, primo periodo.). «[…] i pesi sono definiti con decreto del Ministro della salute, di concerto con il Ministro dell’economia e delle finanze, previa intesa con la Conferenza [Stato-regioni]» (DLgs 68/2011, art. 27, comma 7.). «[…] i criteri di cui all’articolo 27 del presente decreto sono rideterminati, con cadenza biennale, previa intesa in sede di Conferenza Stato-Regioni […].» (DLgs 68/2011, art. 29, comma 1.). Se confrontiamo il riparto senza pesatura con quello pesato, scopriamo che vengono premiate le regioni più “anziane” e penalizzate quelle più “giovani”. Nel 2020, la regione più favorita dalla pesatura è stata la Liguria, con il 4,2% in più rispetto al riparto non pesato, mentre la più penalizzata è stata la Campania, con il 3,5% in meno. Per il 2020 il Molise ha ottenuto un fondo indistinto di 580,1 milioni, di cui 3,2 milioni aggiuntivi sono derivati dalla pesatura, un incremento decisamente modesto se consideriamo le diseconomie esterne alle quali è soggetto il SSR del Molise in conseguenza delle difficili condizioni orografiche, non compensate da un’adeguata rete di collegamenti viari, e della polverizzazione degli insediamenti sul territorio (300.000 abitanti dispersi su 136 comuni, di cui solo tre con più di 20.000 abitanti). Appare giusta e necessaria una revisione dei criteri di pesatura, che stranamente non risulta sia stata mai rivendicata dai presidenti della regione Molise o da altri.
Il finanziamento effettivo si ottiene aggiungendo al fondo indistinto il saldo della mobilità, le entrate proprie del SSR (ticket, prestazioni intramoenia, servizi veterinari); nel caso delle regioni in piano di rientro del disavanzo, si sommano anche le maggiorazioni sull’IRAP (+ 0,30 punti percentuali) e sull’addizionale regionale IRPEF (+ 0,15 punti percentuali); infine, il Governo, d’intesa con la Conferenza Stato-regioni, può erogare “extrafondi” eccezionali. Nel caso del SSR del Molise, il saldo della mobilità è intorno a 20 milioni, dalle prestazioni intramoenia si ricavano circa 3,6 milioni che, al netto di 2 milioni riconosciuti ai dipendenti, danno un saldo di 1,6 milioni; il valore dei ticket è sui 4,7 milioni. Le maggiorazioni fiscali relative all’addizionale regionale IRPEF ed all’IRAP si attestano sui 20 milioni, di cui 2 trattenuti dall’Erario in pagamento della rata annuale di ammortamento di un’anticipazione di liquidità ottenuta nel 2008 dalla Cassa depositi e prestiti. In passato il SSR del Molise ha ottenuto più volte decine di milioni di extrafondo. Attualmente il finanziamento effettivo annuale del SSR del Molise si colloca strutturalmente nell’intervallo 620-630 milioni.
Tra i fattori critici del SSR del Molise viene spesso citato il peso eccessivo dei privati accreditati. In effetti, i privati accreditati nel Molise hanno acquisito una quota della spesa che supera di 10 punti percentuali la media Italia (gra. 6).
Gra. 6 – Quota assistenza sanitaria privata accreditata sulla spesa totale del SSN 2015-2019
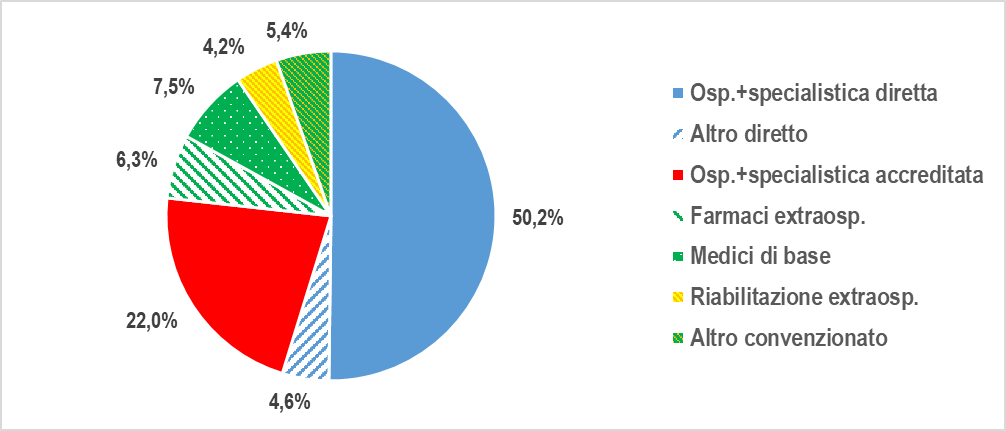
La spesa sanitaria pubblica, diretta e tramite privati accreditati, può essere distinta in due grandi gruppi: quello dei servizi privati per “natura” – medici di base, farmaci e riabilitazione extraospedalieri, protesi ed altri presidi – e quello dei servizi ospedalieri e della specialistica (visite ed esami), che invece sono “contendibili” tra la gestione pubblica diretta e quella privata accreditata. Il primo gruppo raccoglie intorno al 28% della spesa, sia in Molise che nella media Italia; pertanto l’anomalia molisana sta tutta nel 72% della spesa ospedaliera e specialistica. Nel 2019 i privati accreditati hanno raccolto in Molise il 30% della spesa ospedaliera e specialistica, contro il 18% della media nazionale (gra. 7).
Gra. 7 – Composizione della spesa del SSR del Molise nel 2019
Tradotto in denaro, i privati accreditati dal SSR del Molise raccolgono intorno a 140 milioni all’anno per l’assistenza ospedaliera e specialistica, mentre stando alla media nazionale ne dovrebbero raccogliere circa 80. L’aspetto negativo per l’ASReM non sta solo nel raccogliere 60 milioni in meno, ma specialmente nella maggiore redditività della quota raccolta dai privati accreditati, derivante per quasi due terzi dalla specialistica, che offre i margini più elevati, e che per la quota ospedaliera seleziona le patologie più convenienti da trattare, senza l’obbligo di coprire l’emergenza-urgenza e dunque potendo programmare i ricoveri, minimizzare i turni e ridurre i costi. In conclusione, l’assistenza pubblica diretta è penalizzata dalla perdita di margine operativo nella specialistica, mentre nell’ospedaliera c’è una combinazione di perdita di margine e di insorgenza di diseconomie di scala.
Sarebbe tuttavia sbagliato attribuire la crisi economica del SSR del Molise solo all’esorbitante peso dei privati accreditati; perché, come si è visto, quasi il 30% dell’assistenza ospedaliera e specialistica a molisani, per un controvalore intorno agli 80 milioni, è assorbito da strutture extraregionali; inoltre, il fatturato dei privati accreditati in Molise proviene al 62,5% da utenti di altre regioni (dati 2018). La mobilità passiva causa all’ASReM perdite di margine e diseconomie di scala.
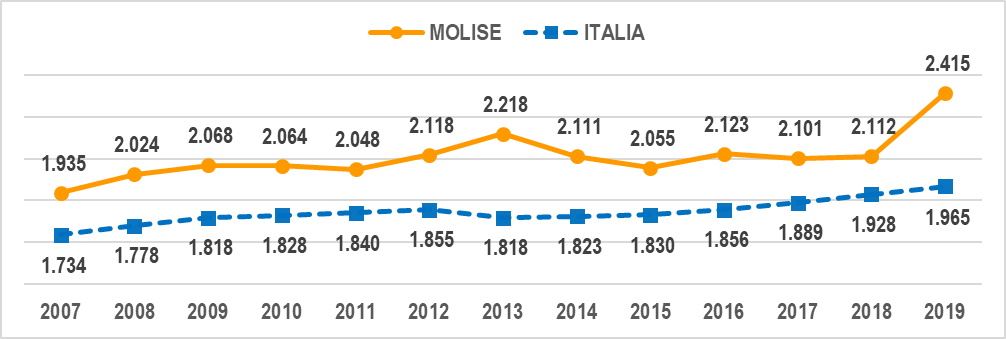
Fin qui abbiamo esaminato le problematiche dal lato del finanziamento, del margine operativo e delle diseconomie, vediamo ora il lato della spesa. Confrontando la spesa per testa del servizio sanitario pubblico (diretto e da privati accreditati) in Molise e nell’insieme dell’Italia – partendo dal 2007, ma escludendo dal computo il 2013 ed il 2019, in quanto anni eccezionali – emerge che in media la spesa per testa in Molise supera di 234 euro quella nazionale (gra. 8).
Gra. 8 – Spesa corrente per testa del servizio sanitario in Molise ed in Italia 2007-2019 in € correnti
Un divario di spesa per testa decisamente elevato, che non può essere spiegato, né tutto e né in parte, con le diseconomie esterne dovute al territorio, in quanto il SSR del Molise non ha sostenuto particolari sforzi organizzativi per coprire efficacemente l’intero territorio regionale, ma ha fatto esattamente il contrario. Neanche si può dire che il SSR del Molise offra servizi maggiori o migliori di quelli disponibili in media in Italia. La ragione del divario non può ritrovarsi che nell’inefficienza del sistema, dovuta in parte alla induzione di diseconomie di scala conseguenti alla “fuga” degli assistiti fuori regione ed all’eccessivo peso dei privati accreditati nei servizi ospedalieri e nella specialistica, ma specialmente agli sprechi ed alla scadente capacità organizzativa e gestionale dei vertici del SSR, che – è opportuno ricordarlo – sono nominati e dipendono dal presidente della regione.
In Molise una fonte di spreco, di duplicazione di costi e di complicazione nel governo del SSR sta nella GSA (Gestione sanitaria accentrata), dipendente direttamente dalla regione. L’istituto della GSA è adottato «qualora le singole regioni esercitino la scelta di gestire direttamente presso la regione una quota del finanziamento del proprio servizio sanitario» (DLgs 118/2011, art. 19, comma 2, lettera b), punto i)). In Molise la GSA gestisce i rapporti con Neuromed e Giovanni Paolo II, lasciando all’ASReM quelli con i privati accreditati “minori”. Se prescindiamo da una logica di mero potere, che senso ha istituire la GSA in una regione come il Molise dove opera una sola ASL? Oltre alle deficienze di personale di cui si è detto, il SSR del Molise sconta ritardi nell’utilizzo dell’informatica. La gran parte delle informazioni sanitarie è registrata a mano su schede cartacee o libroni. A luglio 2021 è stato finalmente pubblicato il 1° rapporto sui dati del Registro tumori del Molise, ma riguarda il quadriennio 2010-2013. Quando saranno “sbobinati” i dati del 2020?
Il SSR del Molise deve ancora definire ed approvare il Piano operativo (PO) 2019-2021, bloccato dal conflitto tra il commissario ad acta Giustini ed il presidente della regione Toma. Acqua passata, ormai quello che conta è il PO 2022-2024, che dovrebbe essere incardinato sulla parola “ricostruzione”. Ricostruzione della capacità di offrire servizi sanitari di eccellenza ai residenti e dunque in primo luogo ricostruzione degli organici, compito che sarebbe impossibile ed inutile senza una contestuale ricostruzione degli assetti organizzativi e gestionali e del sistema decisionale e di responsabilità. Andrebbe chiusa la GSA, facendo confluire le sue attività nell’ASReM. Andrebbero valorizzati e riorganizzati i tre distretti sanitari di Campobasso, Termoli ed Isernia, dando loro maggiore autonomia e responsabilità. L’operatività del personale del distretto andrebbe estesa alle strutture presenti nell’intero distretto; questo non solo per la gestione amministrativa, ma specialmente per quanto riguarda l’utilizzo e la turnazione del personale medico ed infermieristico. L’utilizzo del personale al livello dell’intero distretto favorisce sia un suo utilizzo più efficiente, sia la diffusione e condivisione delle competenze.
Per la ricostruzione del SSR del Molise servono altresì importanti investimenti straordinari, che vadano ben oltre il consueto riparto del fondo indistinto; ma gli investimenti, per essere tali e non sperpero, devono essere guidati e controllati da una struttura che abbia le adeguate competenze e la volontà di ricostruire, cioè di superare le esistenti reti di potere, formali ed informali, che avviluppano il SSR del Molise. Il commissario ad acta, in quanto tale, ha potere di firma sui contratti e sugli accreditamenti, ma nessun potere sulla struttura operativa, che dipende dal presidente della regione, il quale controlla non solo la Direzione generale per la salute della regione, ma anche le ASL, in quanto ne nomina il direttore generale, che a sua volta nomina quelli sanitario ed amministrativo. Quando – come è avvenuto in Molise dal 7 dicembre 2018 al 31 luglio 2021 – le figure del commissario e del presidente regionale non coincidono, si crea un corto circuito decisionale, che danneggia ulteriormente il SSR. In Calabria, che è l’unica regione attualmente commissariata oltre al Molise, la dicotomia tra il presidente della regione ed il commissario ministeriale è stata risolta con il “Decreto Calabria” 35/2019 e con il successivo “Decreto Calabria” 150/2020, che hanno accentrato tutti i poteri relativi al SSR in mano al commissario. In Molise, dal 5 agosto 2021, la dicotomia è stata superata conferendo la carica di commissario al presidente della regione; ma cosa ci possiamo attendere da un presidente che, avendo da oltre tre anni il controllo della struttura operativa, non è stato in grado di fare nulla per migliorarla?
La ricostruzione del SSR del Molise non può essere affidata al ceto politico regionale (non mi riferisco solo all’attuale maggioranza), che è in larga misura interno o acquiescente rispetto alle vigenti logiche di funzionamento e di potere del SSR. Serve dunque un “Decreto Molise” analogo a quello adottato per la Calabria ed una struttura commissariale di alto profilo, tecnico ed etico.


